Tóm tắt nội dung (mục lục)
I. THẬN? CHỨC NĂNG THẬN?
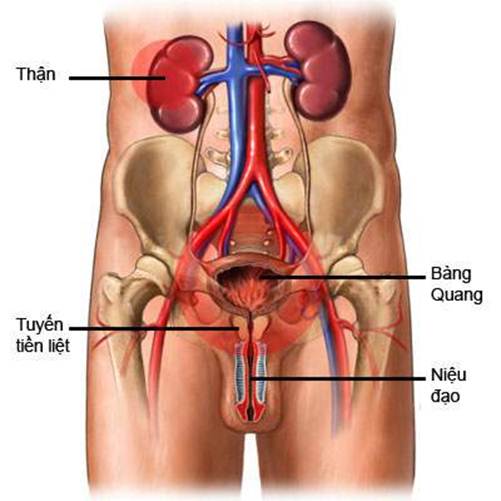
Thận là một bộ phận nằm trong hệ tiết niệu, bao gồm 2 quả : thận trái , thận phải và duy trì nhiều chức năng. Thận có hình hạt đậu nằm trong khoang bụng sau phúc mạc đối xứng nhau qua cột sống, ngang đốt ngực T11 đến đốt thắt lưng L3. Thận phải nằm thấp hơn thận trái một chút. Mặt trước thận nhẵn bóng còn mặt sau thì sần sùi. Các quả thận nhận máu từ cặp động mạch thận bắt nguồn từ động mạch chủ bụng, và chảy vào các cặp tĩnh mạch thận. Mỗi quả thận tiết nước tiểu vào niệu quản, là một cấu trúc cặp đôi dẫn nước tiểu vào bàng quang. Phía trên mỗi quả thận là tuyến nội tiết thượng thận.
Thận có chức năng:
- Lọc máu
- Tái hấp thu lại nước, máu. Các chất cần thiết cho cơ thể, qua mạch máu hút về tim, qua phổi lấy ô xi thành máu đỏ, trở về tim tuần hoàn máu nuôi cơ thể.
- Thải lượng nước dư thừa, các chất có hại cho cơ thể đưa xuống bàng quang, thải qua đường tiểu.
- Sản xuất ra một số hoóc-môn, duy trì hoạt động của thận, cân bằng nội môi, acid, bazơ, điều chỉnh huyết áp….
II.BỆNH SUY THẬN LÀ GÌ? NGUYÊN NHÂN GÂY BỆNH.
– Viêm cầu thận là bệnh có tổn thương ở tiểu cầu thận. Có pro-tein niệu, hồng cầu niệu, phù.
– Hội chứng thận hư thường do viêm cầu thận, thoái hoá dạng tinh bột, tổn thương thận.
– Suy thận: do viêm cầu thận, hội chứng thận hư, viêm đài bể thận, sỏi thận, thận ứ nước… làm giảm chức năng thận.
Căn cứ vào : Độ lọc cầu thận eGFR ( MDRD) <60, và creatinin máu > bình thường( tuỳ từng máy và cơ sở xét nghiệm có trong tham chiếu).
Suy thận được chia làm các giai đoạn từ 1 đến 4.
Từ giai đoạn 3b-4: tức Creatinin > 500 mmol/lit thường được được chỉ định chạy thận nhân tạo.
– Viêm cầu thận, hội chứng thận hư, suy thận ngoài nguyên nhân từ thận, còn do biến chứng từ các bệnh cao huyết áp, tiểu đường, lupus ban đỏ hệ thống. Nhiễm độc do ăn uống, sử dụng thųốç trong điều trị các bệnh mãn tính, nan y…
– Huyết áp cao áp lực mạch máu lớn gây tổn thương mạch máu trong thận, gây xơ hoá mạch thận, làm giảm lượng máu nuôi thận, giảm chức năng thận.
– Tiểu đường do tuyến tuỵ suy giảm, ngoài không đủ in-su-lin làm đường cao, còn không chuyển hoá được acid béo làm tăng mỡ máu, tăng xơ vữa thành mạch máu, làm hẹp mạch máu nuôi thận, làm giảm chức năng thận, dẫn đến suy thận.
– Lupus ban đỏ hệ thống là bệnh suy giảm miễn dịch, không rõ nguyên nhân gây bệnh, có thể gây đa biến chứng, ( đến 20/10/2017 đả điều trị 1013 bệnh nhân lupus ban đỏ hệ thống trong đó có trên 70/ biến chứng thận)
Mệt mỏi, chán ăn, đi tiểu nhiều lần, hoặc đị tiểu lượng nước tiểu ít dần thì độ phù tăng dần, căng chân, ấn núng, nặng khó thở, buồn nôn, da da nhợt, bầm tím do thiếu máu, giảm tiểu cầu.
III. CÁC TRIỆU CHỨNG BỆNH SUY THẬN CƠ BẢN.
Dấu hiệu mắc bệnh thận:
Thay đổi khi đi tiểu: Những thay đổi như tiểu nhiều vào đêm, nước tiểu có bọt, lượng nước tiểu nhiều hơn/ít hơn bình thường và nước tiểu có màu nhợt/màu tối, nước tiểu có máu, cảm thấy căng tức hay đi tiểu khó khăn…
Phù: Thận bị hỏng không loại bỏ được chất lỏng dư thừa nữa, do vậy chất lỏng tích tụ trong cơ thể khiến bạn bị phù ở chân, cổ chân, bàn chân, mặt…
Mệt mỏi: Những quả thận khỏe mạnh tạo ra một hormon gọi là erythropoietin, hormon này thông báo cho cơ thể tạo ra các tế bào hồng cầu mang ôxy. Khi thận bị hỏng, chúng tạo ra ít erythropoietin hơn, cơ thể có ít các tế bào hồng cầu vận chuyển ôxy hơn, nên các cơ và đầu óc của bạn mệt đi nhanh chóng. Tình trạng này được gọi là thiếu máu do suy thận.
Ngứa: Thận có chức năng loại bỏ các chất cặn bã ra khỏi máu. Khi thận bị suy, sự tích tụ của các chất thải này trong máu có thể gây ngứa ở da.
Hơi thở có mùi amoniac: Sự tích tụ của các chất thải trong máu (được gọi là chứng urê huyết) có thể khiến thức ăn có vị khác đi và khiến hơi thở có mùi. Bạn cũng nhận thấy rằng bạn không thích ăn thịt nữa.
Buồn nôn và nôn: Do urê huyết gây nên tình trạng buồn nôn và nôn.
Thở nông: Đó là do chất lỏng dư thừa trong cơ thể tích tụ trong hai lá phổi kèm theo tình trạng thiếu máu (sự thiếu hụt các tế bào hồng cầu vận chuyển ôxy)sinh ra chứng thở nông.
Ớn lạnh: Thiếu máu có thể khiến bạn cảm thấy lúc nào cũng lạnh, thậm chí đang ở trong phòng có nhiệt độ ẩm.
Hoa mắt, chóng mặt và mất tập trung: Thiếu máu khiến não không được cung cấp đủ ôxy. Điều này có thể ảnh đến trí nhớ, gây mất tập trung, hoa mắt và chóng mặt.
Đau lưng/cạnh sườn: Một số bệnh nhân bệnh thận có thể bị đau ở lưng hay sườn.
Nếu có 1 trong 10 triệu chứng trên thì bạn có thể dang bị xuy thận.
- ĐỐI TƯỢNG DỄ MẮC BỆNH SUY THẬN.
Suy thận cấp đa số đều đi kèm với các bệnh lý khác xuất hiện trước đó.
Các yếu tố làm tăng nguy cơ suy thận cấp bao gồm:
- Tình trạng bệnh cần nhập viện, đặc biệt là đối với tình trạng nghiêm trọng đòi hỏi phải chăm sóc đặc biệt
- Tuổi cao
- Bệnh động mạch ngoại vi làm tắc nghẽn mạch máu ở tay chân
- Bệnh đái tháo đường
- Bệnh tăng huyết áp
- Bệnh suy tim
- Bệnh thận khác
- Bệnh gan
Yếu tố có thể làm tăng nguy cơ suy thận mạn bao gồm:
- Bệnh đái tháo đường
- Bệnh tăng huyết áp
- Bệnh tim
- Hút thuốc lá
- Béo phì
- Có nồng độ cholesterol trong máu cao
- Chủng tộc: là người Mỹ gốc Phi, người Mỹ bản xứ hoặc người Mỹ gốc Á
- Tiền sử gia đình mắc bệnh thận
- Từ 65 tuổi trở lên
V. NHÓM ĐỐI TƯỢNG NGUY CƠ CAO BỊ SUY THẬN
Suy thận là bệnh lý nguy hiểm ở nhóm người có chức năng thận kém, bệnh gây ra cái chết nhanh chóng nếu không được điều trị kịp thời. Các nhóm đối tượng có nguy cơ cao bị suy thận là ai? Chúng ta cần phải nắm được rõ vấn đề này để có các biện pháp phòng tránh bệnh.
Người già thuộc nhóm đối tượng có nguy cơ cao bị suy thận
Người cao tuổi có tỷ lệ suy thận cao
Theo quy luật tất yếu của tự nhiên khi cơ thể già đi cũng là lúc các cơ quan bộ phận dần bị suy thoái, hệ miễn dịch và sức khỏe giảm sút tạo điều kiện cho nhiều căn bệnh bùng phát. Ở người cao tuổi các tế bào thận bị lão hóa, chức năng hoạt động của thận theo thời gian sẽ giảm dần không còn tốt được lúc trẻ. Đó là lí do mà bệnh suy thận ở người già chiếm tỉ lệ cao hơn rất nhiều so với người trẻ tuổi.
Các chuyên gia thận tiết niệu đã chỉ ra rằng kể từ sau 30 tuổi, mức độ lọc cầu thận sẽ giảm dần khoảng 1ml/phút/ năm, đặc biệt mức độ giảm này sẽ tăng lên khi có bệnh kèm theo như đái tháo đường, tăng huyết áp, viêm cầu thận…
Ở người cao tuổi rất dễ mắc các bệnh lý cao huyết áp, đái tháo đường, viêm cầu thận, xơ cứng động mạch… Đây là những bệnh lý có thể gây tổn thương cho thận dẫn đến tình trạng suy giảm chức năng thận.
Người đang mắc bệnh lý về thận, đường tiết niệu
Các bệnh lý ở thận như viêm cầu thận, viêm thận kẽ, viêm bể thận, sỏi thận…gây tổn thương các tế bào ở thận làm giảm sút chức năng lọc máu của thận. Các bệnh lý này nếu không được điều trị dứt điểm, triệt để thì sẽ là nguyên nhân trực tiếp dẫn đến tình trạng suy thận.
Bên cạnh đó các bệnh gặp phải ở đường tiết niệu như viêm đường tiết niệu, viêm bàng quang có thể dẫn tới suy thận do các vi khuẩn từ đường tiết niệu và bàng quang có thể xâm nhập vào thận, gây nhiễm trùng thận tổn thương thận.
Chính vì vậy những bệnh nhân đang mắc phải các bệnh lý ở thận hay đường tiết niệu cần tuân thủ các liệu pháp điều trị đễ chữa dứt điểm bệnh tránh để lâu dẫn đến biến chứng suy thận.
Người đang mắc các bệnh lý về mạch máu
Các bệnh mạch máu bao gồm cả mạch máu lớn và mạch máu nhỏ sẽ làm ứ trệ tuần hoàn, giảm thể tích tuần hoàn, giảm lưu lượng máu đến thận có thể dẫn đến suy thận cấp. Ngoài ra bệnh xơ vữa động mạch thận làm thận thiếu máu nuôi dưỡng dẫn tới hoại tự nhu mô thận gây suy giảm các chức năng một cách nhanh chóng.
Người cao huyết áp cũng thuộc nhóm đối tượng nguy cơ cao suy thận
Tình trạng THA cao và kéo dài sẽ làm tổn thương và phá hủy các mạch máu trong cơ thể, làm giảm lượng máu cung cấp đến thận và các cơ quan khác. Huyết áp tăng cao còn phá hủy bộ lọc ở cầu thận, dẫn đến hậu quả là thận không thể loại bỏ những chất cặn bã độc hại cũng như nước dư thừa ra ngoài. Nước ứ thừa ở trong hệ mạch máu ngày một nhiều làm huyết áp lại càng tăng cao hơn. Do đó, THA là nguyên nhân chính dẫn đến suy thận mạn.
Theo đánh giá của các chuyên gia thì cao huyết áp là nguyên nhân hàng đầu gây suy giảm chức năng thận, vì vậy bệnh nhân cao huyết áp cần phải cẩn trọng trong việc phòng ngừa bệnh suy thận.
Người tiểu đường
Tiểu đường là căn bệnh nạn y với rất nhiều nguy cơ biến chứng nguy hiểm, thậm chí đe doạ tính mạng người bệnh. Một trong những biến chứng nguy hiểm nhất mà tiểu đường gây ra là suy thận. Số người mắc bệnh tiểu đường ngày càng tăng thì tỷ lệ người tiểu đường có biến chứng về thận, suy thận càng cao.
Ở bệnh tiểu đường, đường huyết tăng cao kéo dài khiến các mao mạch ở thận bị tổn thương, lớp lót trong cùng của mạch máu trở nên dày lên và dần bị biến dạng, làm cản trở khả năng lọc máu. Quá trình tổn thương thận xảy ra từ từ trong nhiều năm. Đối với tiểu đường typ 1 có thể bị biến chứng thận sau 5 năm mắc bệnh. Với ĐTĐ typ 2 do bệnh thường không được phát hiện sớm, nên nhiều trường hợp phát hiện ra bệnh tiểu đường cùng lúc với biến chứng thận.
- CÁC PHƯƠNG PHÁP ĐIỀU TRỊ BỆNH SUY THẬN.
Suy thận mạn: Các phương pháp điều trị và hiệu quả
Bài viết được tư vấn chuyên môn bởi Phó Giáo sư, Tiến sĩ, Bác sĩ Hoàng Đăng Mịch – Trưởng khoa Khám bệnh & Nội khoa – Bệnh viện Đa khoa Quốc tế Vinmec Hạ Long.
Trong điều trị suy thận mạn, hiện nay trên thế giới áp dụng phổ biến 3 phương pháp: ghép thận, chạy thận nhân tạo, lọc màng bụng. Tùy theo từng giai đoạn bệnh lý và tình trạng sức khỏe bệnh nhân để có những phương pháp điều trị khác nhau. Vậy chỉ định điều trị suy thận mạn cho từng giai đoạn như thế nào? Và liệu suy thận mạn có chữa được không?
1. Suy thận mạn có mấy giai đoạn? phương pháp điều trị?
Dựa vào mức tổn thương thận với sự thay đổi về hệ số thanh thải creatinin nội sinh mà người ta chia suy thận mạn thành 5 giai đoạn lâm sàng như sau:
- Giai đoạn 1: Suy thận mức độ nhẹ
- Tổn thương thận ít, mức lọc cầu thận vẫn trong chỉ số bình thường;
- Hướng điều trị bảo tồn;
- Giai đoạn 2: Suy thận mức độ vừa
- Thận bị tổn thương nhẹ, mức lọc cầu thận bắt đầu giảm nhẹ, từ 60-89 ml/phút;
- Hướng điều trị bảo tồn;
- Giai đoạn 3a: Suy thận mức độ nặng
- Mức lọc cầu thận giảm vừa ( từ 30-59 ml/phút), có biểu hiện thiếu máu, có thể xuất hiện các bệnh lý về xương khớp như đau lưng mỏi gối;
- Hướng điều trị bảo tồn;
- Giai đoạn 3b: Suy thận mức độ nặng
- Mức lọc cầu thận giảm nặng (từ 15-29 ml/phút);
- Hướng điều trị lọc máu;
- Giai đoạn 4: Suy thận giai đoạn cuối
- Mức lọc cầu thận xuống dưới 15ml/phút, thận gần như không hoạt động, bệnh nhân phải tiến hành lọc máu ngoài thận hoặcghép thận;
- Hướng điều trị lọc máu bắt buộc hoặc ghép thận.
Lọc máu bắt buộc hoặc ghép thận
2. Nguyên tắc điều trị bệnh suy thận mạn
Tùy theo tình trạng sức khỏe của bệnh nhân, giai đoạn bệnh để chọn lựa những phương pháp điều trị thích hợp, tối ưu nhất. Nhưng dù điều trị bằng phương pháp nào cũng cần đảm bảo được các nguyên tắc sau:
- Điều trị nguyên nhân kết hợp điều trị triệu chứng;
- Kiểm soát, điều trị huyết áp;
- Kiểm soát được lượng cholesterol trong quá trình điều trị để hạn chế được những nguy cơ biến chứng tim mạch sau suy thận;
- Điều trị và hạn chế biến chứng sau suy thận mạn như ứ dịch, tăng kali máu, giảm protein…;
- Xác định chế độ ăn hợp lí theo giai đoạn suy thận.
- Lưu ý với những trường hợp suy thận mạn giai đoạn cuốiđể lựa chọn phương pháp điều trị phù hợp: cấy ghép thận, lọc màng bụng hay chạy thận nhân tạo.
3. Các phương pháp điều trị suy thận mạn
Hiện nay có rất nhiều phương pháp hỗ trợ điều trị suy thận mạn nhưng phổ biến sử dụng nhiều nhất trên lâm sàng có 3 phương pháp:
- Ghép thận:
Ghép thận hoặc cấy ghép thận, là một quá trình cấy ghép một quả thận khỏe mạnh cho những người mắc bệnh thận mạn ở giai đoạn cuối.
Thận được sử dụng để tiến hành cấy ghép có thể được lấy từ người hiến tặng hoặc còn sống (có cùng huyết thống hoặc không) hoặc đã chết.
Phương pháp này được chỉ định áp dụng với bệnh nhân suy thận giai đoạn cuối khi các phương pháp lọc máu ngoài màng bụng hay chạy thận nhân tạo không hiệu quả.
- Chạy thận nhân tạo:
Chạy thận nhân tạo là phương pháp điều trị lọc máu ở bên ngoài cơ thể bệnh nhân qua máy chạy thận. Máu được rút ra từ mạch máu của bệnh nhân rồi đi qua một quả lọc máu tổng hợp. Lúc này, quả lọc máu hoạt động như một quả thận nhân tạo, máu được làm sạch rồi sau đó đưa trở lại cơ thể bệnh nhân.
Chỉ định chạy thận nhân tạo trong các trường hợp:
- Bệnh nhân suy thậnđã có biến chứng gây rối loạn chức năng não;
- Có biểu hiện tăng Kali máu mà điều trị nội khoa không đáp ứng;
- Có biểu hiện toan máu mà không điều trị được bằng nội khoa;
- Hệ số thanh thải creatinin giảm dưới 10ml/phút/1,73m2 cơ thể.
Chạy thận nhân tạo thường được tiến hành 3 lần trong một tuần, mỗi lần tối thiểu khoảng 4 giờ đồng hồ.
Để chạy thận nhân tạo có hiệu quả tốt nhất, đảm bảo được các chức năng lọc, bệnh nhân cần có một chế độ ăn uống, nghỉ ngơi sinh hoạt hợp lý.
- Lọc màng bụng:
Là phương pháp lọc máu sử dụng màng lọc tự nhiên của cơ thể thay vì dùng màng lọc nhân tạo giống như trong phương pháp chạy thận nhân tạo. Màng lọc tự nhiên được nói đến ở đây chính là lớp màng lót trong ổ bụng hay còn gọi là màng bụng.
Trong quy trình lọc máu qua màng bụng, 1-3 lít dịch thẩm phân sẽ được đưa vào khoang phúc mạc bao gồm các thành phần đường, muối và một số chất khác. Tại đây, các chất độc, sản phẩm của quá trình chuyển hóa trong cơ thể và nước sẽ được lọc rồi loại trừ khỏi máu với các tổ chức trong khoang phúc mạc vào khoang dịch lọc dựa trên có chế khuếch tán và siêu lọc bởi áp lực thẩm thấu với sự chênh lệch về nồng độ của các chất hòa tan.
Dịch lọc được đưa vào ổ bụng thông qua một catheter hoặc một ống cố định. Tại đây, các chất độc trong máu được hấp thụ. Sau một thời gian, dịch lọc này được xả vào một túi thải rồi được thay thế bởi một dịch lọc mới. Quy trình đưa vào và xả dịch ra này có thể được thực hiện theo 2 cách khác nhau: hoặc lọc màng bụng liên tục ngoại trú (làm bằng tay trong ngày), hoặc lọc màng bụng chu kỳ tự động (thực hiện bằng máy chạy tự động theo chu kỳ).
Biểu hiện suy thận
Chỉ định lọc màng bụng trong các trường hợp sau:
- Suy thận cấpcó chỉ định lọc máu cấp với các biểu hiện của tăng ure máu, tăng creatinin máu, tăng kali máu, toan chuyển hóa và thừa dịch;
- Khó chọn đường vào để đặt catheter chạy thận nhân tạo;
- Tắc cầu nối tĩnh mạch-động mạch;
- Có kèm bệnh lý tim mạch mạn tính, bệnh nhân không đáp ứng được với lọc máu cấp cứu.
Chống chỉ định lọc màng bụng với các trường hợp:
- Bệnh nhân có bệnh lý nhiễm khuẩn hay rối loạn đông máu nặng;
- Bệnh nhân đang trong thai kỳ;
- Bệnh nhân béo, có tiền sử dính ruột hay gãy xương đùi;
- Bệnh nhân đang sử dụng thông khí nhân tạo.
Suy thận mạn nếu được phát hiện sớm và điều trị kịp thời, sử dụng đúng phương pháp điều trị có thể làm hạn chế các nguy cơ biến chứng xảy ra trên các bộ phận cơ quan khác đồng thời có thể kéo dài thời gian sống cho bệnh nhân.
Tuy nhiên, ở những giai đoạn muộn khi chức năng thận đã hoàn toàn bị suy yếu rồi mất đi, việc điều trị phục hồi hoàn toàn là rất khó khăn. Khi đó cần phải áp dụng các phương pháp hỗ trợ như chạy thận nhân tạo, lọc ngoài màng bụng. Các phương pháp này sẽ giúp đảm bảo cho hoạt động tái hấp thu và thải trừ chất độc của cơ thể, từ đó giúp cơ thể khỏe mạnh hơn, kéo dài sự sống. Ở những bệnh nhân không thể thực hiện được những phương pháp này thì chỉ định được đặt ra lúc này là cấy ghép thận.
Điều trị bằng thuốc tây y
Khi điều trị suy thận bằng tây y bệnh nhân sẽ được sử dụng những loại thuốc có tác dụng giúp kiểm soát chặt chẽ các triệu chứng của bệnh, giúp làm chậm các tổn thương mà bệnh gây ra.
Các loại thuốc sẽ giúp giảm nhanh các triệu chứng, tuy nhiên chưa tác động được vào căn nguyên gây bệnh nên bệnh rất dễ quay lại khi gặp điều kiện thuận lợi.
Sử dụng thảo dược tự nhiên điều trị bệnh suy thận
Thận là một trong những cơ quan quan trọng nhất của cơ thể, liên quan mật thiết đến hoạt động của nhiều cơ quan khác. Chính vì vậy khi điều trị suy thận không chỉ điều trị bệnh, mà còn phải điều trị những tổn thương tại các cơ quan khác, như thế sức khỏe bệnh nhân mới phục hồi hoàn toàn và ngăn tái phát.
Đông y sử dụng nguồn dược liệu thiên nhiên an toàn, dược tính mạnh. Khi đi vào cơ thể sẽ kích thích khí huyết lưu thông, tăng sức đề kháng và khả năng đào thải độc tố, phục hồi chức năng gan thận và các cơ quan nội tạng khác giúp bệnh được điều trị hoàn toàn từ căn nguyên.
Suy thận độ 1, độ 2 hoàn toàn có thể chữa trị nếu người bệnh phát hiện sớm và điều trị kịp thời giúp bồi bổ cho thận, khắc phục tình trạng suy yếu của thận.
Tuy nhiên nếu để suy thận phát triển sang suy thận độ 3-4, thậm chí là độ 5 thì sẽ rất nguy hiểm, người bệnh có thể sẽ phải chạy thận hoặc ghép thận mới có thể duy trì được sự sống. Chính vì vậy bệnh nhân cần điều trị càng sớm càng tốt.




















